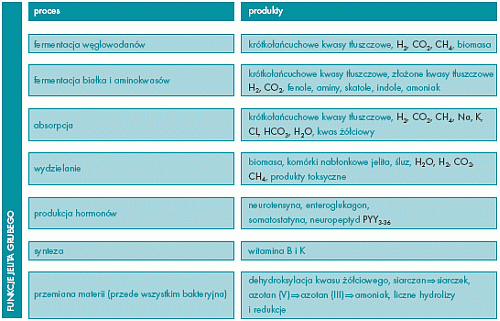
Flora jelitowa
Jelito człowieka tworzy złożony i ciągle rozwijający się
bakteryjny ekosystem, który kształtuje się w pierwszych latach naszego życia.
Ilość bakterii w jelicie jest początkowo niewielka, ale z upływem lat wzrasta.
Podczas porodu i krótko po nim następuje pierwsza kolonizacja bakterii w
dotychczas jałowym przewodzie pokarmowym. Wraz z pojawieniem się pierwszych
prac naukowych Tissiera w 1900 roku, mikroflorze jelitowej zaczęto poświęcać
szereg badań.
U dzieci, których poród przebiegł bez komplikacji, kolonizacja bakterii
rozpoczyna się już w momencie narodzin. Pierwszymi drobnoustrojami, które można
wykryć u niemowląt tuż po porodzie są
Escherichia coli, inne
Enterobacteriacae oraz Streptococcus.
Na osiedlanie się bakterii w jelicie wpływa spożywany pokarm. To czy dziecko
karmione jest mlekiem pochodzącym z piersi matki, czy też mlekiem sztucznym, można
rozpoznać po mikroflorze jelita. Jelito dziecka karmionego mlekiem matki
zasiedlone jest przez bakterie produkujące kwas mlekowy (Bifidobacterium i Lactobacillus).
Produkowany przez nie kwas mlekowy powoduje zakwaszenie środowiska, co
uniemożliwia bakteriom chorobotwórczym osiedlanie się w jelicie.
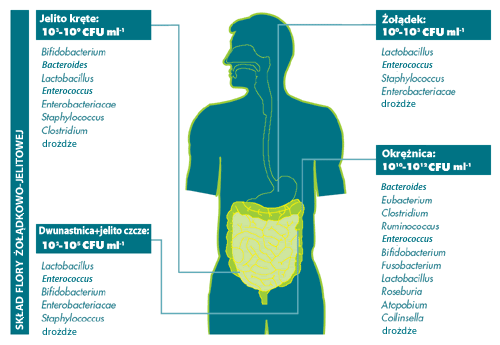
W przeciwieństwie do dzieci karmionych mlekiem matki, u dzieci karmionych butelką
mikroflora jelita jest podobna do mikroflory jelita osoby dorosłej. Cechą
charakterystyczną tego jelita jest przede wszystkim występująca w nim
różnorodność gatunków bakterii. U zdrowej osoby w średnim wieku, ekosystem
składa się przede wszystkim z bakterii beztlenowych o łącznej ilości od 10 do
100 bilionów. Szacuje się, że na różnych odcinkach jelita znajduje się łącznie
od 400 do 500 różnych rodzajów bakterii. Kolonizacja bakterii odbywa się
zarówno w świetle jelita, w warstwie śluzowej, jak i na powierzchniach błony
śluzowej. W przeciwieństwie do jelita cienkiego, w którym znajduje się 103-107
komórek w gramie kału, w jelicie grubym znajduje się 1011-1012
komórek w gramie kału.
W jelicie grubym u osób w średnim wieku, znaleźć można wyłącznie bezwzględne
beztlenowce bezwzględne (Bacteroides,
Bifidobacterium, Eubacterium, Clostridium, Fusobacetrium, Ruminococcus,
Roseburia), podczas gdy mikroflora jelita cienkiego składa się
głównie z fakultatywnych bakterii względnie beztlenowych. Należą do nich
głównie bakterie Enterococcus
oraz Lactobacillus.
Widoczne jest zatem, że pod względem ilości i różnorodności występujących w
jelicie bakterii, mikroflora jelita grubego znacznie przewyższa mikroflorę
jelita cienkiego.
Panujące w jelicie warunki środowiskowe oraz różnorodność substratów
doprowadzonych w formie pokarmu sprzyjają rozwojowi oraz aktywności bardzo
złożonych populacji bakterii. Składniki pokarmowe oraz wytworzone przez
organizm człowieka substancje stają się dla mikroorganizmów cennym źródłem
węgla oraz energii. W zamian za to, bakterie przyczyniają się do prawidłowego
funkcjonowania organizmu i spełniają następujące funkcje:
- koordynacja układu
immunologicznego,
- oporność na osiedlanie się
bakterii patogennych,
- wytwarzanie witamin
(tiamina, ryboflawina, pirydoksyna, B12, K),
- wspomaganie początkowego
procesu trawienia,
- zaopatrywanie warstwy
nabłonkowej jelita w energię (butyrat),
- pobudzanie motoryki przewodu
pokarmowego,
- przekształcanie steroidów
oraz kwasów żółciowych.
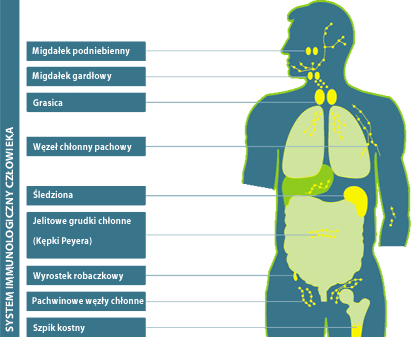
UKŁAD ODPORNOŚCIOWY ZWIĄZANY Z BŁONAMI ŚLUZOWYMI
Jelito jest ważnym organem pełniącym funkcje immunologiczne. Około 80% nabytej
odporności ma swój początek przy kontakcie antygenów ze strukturami układu
odpornościowego w jelicie. Błona śluzowa przewodu pokarmowego mieści w sobie
największą ilość limfocytów. Żaden inny organ immunologiczny nie jest w stanie
wytworzyć tak samo dużej ilości przeciwciał. System immunologiczny przewodu pokarmowego,
tkanka limfatyczna związana z przewodem pokarmowym (GALT, gut-associated
lymphoid tissue) z filogenetycznego punktu widzenia jest wcześnie powstałym
układem obronnym organizmu. Charakterystyczną cechą układu odpornościowego
błony śluzowej, która pojawiła się dopiero u wyższych kręgowców jest jego
funkcjonalna niezależność. Dzięki łącznej powierzchni 400m2 jelito
tworzy największą powierzchnię graniczną pomiędzy organizmem a środowiskiem
zewnętrznym. W związku z tym, błona śluzowa jelita jest narażona na ciągły
kontakt z potencjalnymi antygenami, którymi może być pokarm, mikroby, toksyny,
pasożyty oraz alergeny.
Główną funkcją jaką spełniają komórki immunologiczne jest nie tylko
translokacja mikroorganizmów ze światła jelita do głębszych warstw tkanki i w
rezultacie do krążenia krwi, pełnią one bowiem również inne ważne funkcje
regulacyjne. Dostarczane z pokarmem antygeny nie powodują żadnej specyficznej
odpowiedzi immunologicznej, a produkcja przeciwciał jest zahamowana. Brak
odpowiedzi na podany doustnie antygen nie jest bynajmniej spowodowany
nieudolnością układu immunologicznego do rozpoznania tego antygenu.
Komórki immunologiczne jelita odpowiedzialne są za mechanizmy wystąpienia
tolerancji pokarmowej obejmujące delecję klonalną, anergię i aktywną supresję.
Sensem biologicznym zjawiska tolerancji pokarmowej jest zapobieganie
uogólnionej odpowiedzi immunologicznej na antygeny pokarmowe.
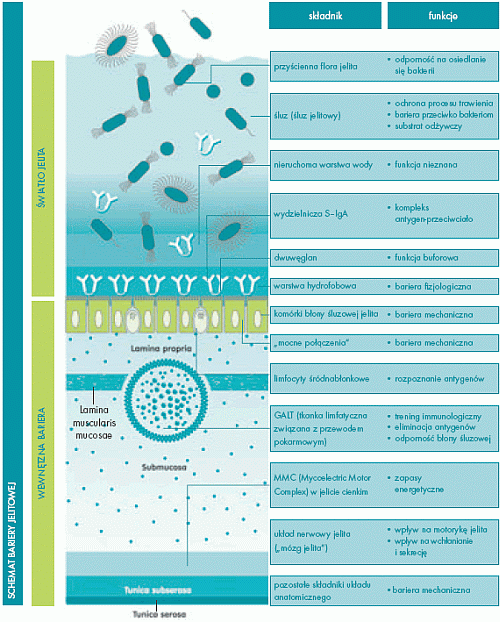
STABILNOŚĆ MIKROFLORY JELITOWEJ
Mikroflora jelitowa odgrywa decydującą rolę w regulacji procesu trawienia i
utrzymywaniu w gotowości układu odpornościowego błon śluzowych. Podstawowym
warunkiem jej właściwego oddziaływania jest prawidłowy skład ekosystemu flory
jelitowej. Dzięki nowoczesnej metodzie diagnostycznej stało się możliwe
określenie zmian i zaburzeń w tym składzie.
KONCEPCJA BADAŃ DIAGNOSTYCZNYCH KYBERSTATUS
Diagnostyka KyberStatus umożliwia poznanie składu mikroflory jelitowej i
określenie wpływu tych zmian na proces trawienia oraz system immunologiczny.
Umożliwia ona również dobór odpowiedniego leczenia oraz oszacowanie długości
trwania leczenia. Badanie to określa następujące aspekty:
- mikroflora zapewniająca
ochronę układu pokarmowego,
- mikroflora stymulująca
układ immunologiczny,
- mikroflora proteolityczna,
- fakultatywne bakterie
chorobotwórcze,
- inne parametry bakterio-fizjologiczne,
- pH kału
Badania KyberStatus opierają się na zebranych przez lata
doświadczeniach oraz na ciągłym pogłębianiu wiedzy z tego zakresu. Badania te
mają szczególne zastosowanie w medycynie prewencyjnej, ponieważ pozwalają
określić czynniki ryzyka choroby nowotworowej, alergii u dzieci, jak i u
dorosłych oraz wystąpienia kamicy nerkowej i pęcherzyka żółciowego.
MIKROFLORA OCHRONNA PRZEWODU POKARMOWEGO
Ważną rolą tak zwanej mikroflory ochronnej jest zapobieganie zasiedleniu się i
rozmnażaniu mikroorganizmów chorobotwórczych w przewodzie pokarmowym. Ta
właściwość mikroflory jelita, nazywana "opornością na kolonizację przez
bakterie patogenne" polega na:
- kompetycji w procesie
wiązania się z receptorami na powierzchni komórek nabłonka,
- wytwarzaniu substancji
zabójczych dla bakterii patogennych takich jak bakteriocyny, H2O2,
- współzawodnictwie o
substancje odżywcze, witaminy oraz czynniki wzrostu,
- obniżeniu wartości pH
poprzez uwolnienie produktów przemiany materii (kwas mlekowy, kwas octowy)
Do tak zwanej mikroflory ochronnej zalicza się bakterie
produkujące kwas mlekowy z rodzaju Lactobacillus
i Bifidobacterium.
Wykorzystują one węglowodany z pokarmu i wydzielają w dużych ilościach produkty przemiany
materii np. kwas mlekowy. Kwas mlekowy prowadzi do silnego zakwaszenia
środowiska w jelicie i zapewnia ochronę przed mikroorganizmami chorobotwórczymi
, które z reguły nie osiedlają się w środowisku kwaśnym. Co więcej, bakterie
kwasu mlekowego mają doskonałą zdolność adhezji do nabłonka jelita, przez co
uniemożliwiają kolonizację przez patogeny. Bakterie z grupy Lactobacillus znane
są z tego, że potrafią wytwarzać bakteriocyny. Przede wszystkim jednak poprzez
produkcję nadtlenku wodoru (H2O2) hamują rozwój innych,
potencjalnie chorobotwórczych, bakterii.
W ramach badań KyberStatus stwierdza się rutynowo, jaki jest udział procentowy
bakterii z grupy Lactobacillus wytwarzających nadtlenek wodoru, ponieważ
dowiedziono, że głównie one zapobiegają namnażaniu bakterii potencjalnie
chorobotwórczych .Ponadto, bakterie z rodzaju Lactobacillus stosuje się w leczeniu
przy całym szeregu dolegliwości jelitowych (zaparcia, biegunki, zapalenie
jelita grubego).
Wysoka liczba bakterii z rodzaju Lactobacillus
w kale wskazuje na prawidłowe zasiedlanie powierzchni jelita cienkiego. W skład
zdrowej mikroflory jelita grubego wchodzą również Bifidobacterium. Podobnie jak bakterie
z grupy Lactobacillus,
należą one do bakterii wytwarzających kwas mlekowy. Przypisywanych jest im
również wiele pozytywnych efektów zdrowotnych. Obecnie prowadzone są badania
mające na celu stwierdzenie, czy Bifidobacterium
posiadają właściwości hamujące rozwój raka jelita .
Bakterie Bacteroides
również odgrywają znaczącą rolę w tworzeniu mikroflory ochronnej. Bakterie te
wytwarzają szereg enzymów, które umożliwiają rozkład węglowodanów złożonych
udostępniając je jednocześnie innym bakteriom. Są to najbardziej powszechne
bakterie jelitowe (109-1011 komórek/g kału). Wytworzony
przez bakterie Bacteroides
kwas octowy zostaje następnie zużyty przez organizm. Biorąc pod
uwagę wszystkie wytworzone przez bakterie krótko łańcuchowe kwasy tłuszczowe,
bakterie te dostarczają nam dziennie aż 540 kcal. Krótkołańcuchowe kwasy
tłuszczowe skutecznie pobudzają motorykę jelit.
W ostatnich latach stwierdzono istnienie komunikacji pomiędzy komórkami
nabłonka jelita a bakteriami z grupy Bacteroides
i udowodniono, że bakterie Bacteroides
wywierają wpływ na reakcje immunologiczne, pobudzając komórki
nabłonka jelita do produkcji angiogenin. Są to białka, których wydzielanie
indukowane jest podczas procesów zapalnych. Angiogeniny wykazują działanie
przeciwbakteryjne i przeciwgrzybicze.
WPŁYW MIKROFLORY NA UKŁAD IMMUNOLOGICZNY
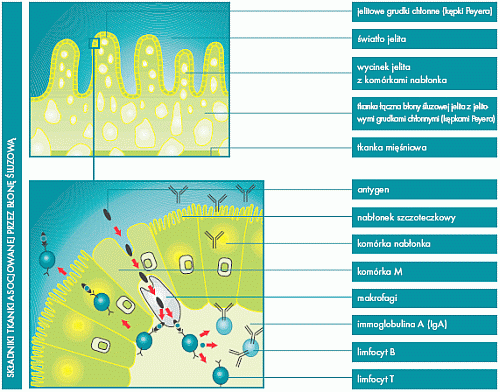
Lokalny system immunologiczny jelita składa się z trzech głównych regionów,
gdzie nagromadzone są limfocyty:
- jelitowe grudki chłonne
(kępki Peyera),
- limfocyty śródnabłonkowe,
- limfocyty znajdujące się w
Lamina Propria (warstwie podśluzowej).
Grudki chłonne tworzą analogicznie do migdałów błony śluzowej gardła, strukturalne
narządy limfatyczne. W 1919 roku znaleziono pierwsze dowody na niezależność
pomiędzy jelitowym układem immunologicznym a krążącymi we krwi przeciwciałami
(AK). W późniejszym czasie udowodniono, że ludzkie jelito dzięki wytwarzaniu
przeciwciał jest w stanie stworzyć ochronę przed czerwonką, zanim jeszcze
udowodniono obecność przeciwciał w surowicy. Dziś już wiemy, że przeciwciała
powodują przemieszczanie się mikroorganizmów ze światła jelita do głębszych
warstw jelita i do krążenia krwi. Istotny jest również fakt, iż większość
podanych drogą doustną antygenów nie powoduje specyficznych reakcji
immunologicznych.Ta zdolność do powstania tolerancji pokarmowej, a tym samym do
immunomodulacji całego systemu odpornościowego zależy od kolonizacji jelita
przez bakterie.
W tym procesie znaczącą rolę odgrywa wydzielnicza IgA (slgA). Rosenkranz i Grundmann
pokazali, że bakteria komensalna Enterococcus
faecalis indukuje uwolnienie interferonu gamma (INF-γ) i
interleukiny 1β i 6.Uwalniana w wyniku działania bakterii
fitohemaglutynina reguluje na zasadzie sprzężenia zwrotnego wydzielanie
interferonu. Dzięki temu możliwe było zrozumienie poznanych przed laty zjawisk
i stworzenie farmakologicznego modelu działania probiotyków. W ostatnich
latach, dzięki licznym badaniom poświęconym skuteczności probiotyków
stwierdzono, że infekcje jelitowe mogą zostać złagodzone dzięki leczeniu
uwzględniającym przyjmowanie probiotyków. Intensywność oraz zakres działania
doustnie przyjętych probiotyków, w skład których wchodzą Enterococcus i E. coli jest
znacznie większa niż w przypadku bakterii Lactobacillus
i Bifidobacterium. Spektrum działania obejmuje wszystkie elementy
odporności komórkowej i humoralnej. Skuteczność działania probiotyków oraz ich
medyczne znaczenie jest coraz większe a zakres działania dotyczy nie tylko
obszaru jelita.
MIKROFLORA PROTEOLITYCZNA
Określenie "bakterie gnilne" jest przestarzałym i mylącym opisem
procesu rozkładu białek przez bakterie. Do najbardziej znanych proteolitycznych
bakterii należą bakterie z rodzaju Escherichia,
Proteus, Klebsiella i Clostridium. Większość białek przyjętych z
pożywieniem jest trawiona i wchłaniana w jelicie cienkim. Białka, które
docierają do jelita grubego nie mogą zostać wchłonięte. Rozpoczyna się
dwustopniowy proces rozkładu, w którym to białka pokarmowe w jelicie grubym
ulegają proteolizie i dezaminacji do aminokwasów.
Do głównych produktów rozkładu białek należą:
- amoniak (obciążenie
wątroby),
- CO2,
- krótkołańcuchowe kwasy
tłuszczowe,
- złożone łańcuchy kwasów
tłuszczowych, głównie kwas izo-masłowy i kwas izo-walerianowy
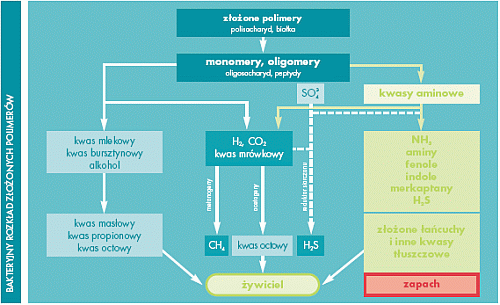
BAKTERIE POTENCJALNIE CHOROBOTWÓRCZE
Liczne bakterie przewodu pokarmowego są proteolitycznie aktywne. Dzieje się tak
głównie w przypadku zasadowego pH (>7), które pobudza wiele enzymów.
Wytworzone produkty posiadają również właściwości alkaliczne i prowadzą do
dalszego wzrostu pH. Przy wartościach pH<6 z jonu amonowego tworzy się sól
amonowa, która nie jest wchłaniana i zazwyczaj wydalana jest z kałem. Dlatego
optymalne jest przesunięcie wartości pH kału w kierunku kwaśnym. Złożone
łańcuchy kwasów tłuszczowych (kwasy izo- tłuszczowe) służą jako marker
bakteryjnej proteolizy w jelicie. W wyniku dekarboksylacji kwasów aminowych
powstają aminy. Wiedza na temat tych amin jest ważna z dwóch powodów: z jednej
strony odgrywają one bardzo ważną rolę w regulacji wzrostu komórek oraz w
różnicowaniu nabłonka żołądkowo-jelitowego. Z drugiej strony, mówi się o nich
jako o czynnikach karcynogennych.
Większość bakterii, która znajdują się w przewodzie pokarmowym zdrowego
człowieka ma bardzo korzystny i pozytywny wpływ na funkcjonowanie mikroflory
jelit. Fakultatywne bakterie chorobotwórcze (np.:Enterobacteriacae) są to bakterie,
które normalnie występują w bardzo małej ilości. Mogą one jednak zniszczyć lub
uszkodzić delikatny system jakim jest mikroflora jelita.
Entereobacteriacae to
fakultatywne beztlenowce, mogące przeżyć w warunkach beztlenowych.
Podwyższona ilość Entereobacteriacae
może być zatem przyczyną zaburzeń żołądkowo-jelitowych. Dlatego KyberStatus
obejmuje badanie następujących rodzajów bakterii:
- E.
coli biovare,
- Citrobacter
spp.,
- Klebsiella
spp.,
- Proteus
spp.,
- Enterococcus,
- Clostridium
spp.
INNE PARAMETRY BAKTERIO-FIZJOLOGICZNE
Aby uzyskać energię i inne czynniki potrzebne do wzrostu lub utrzymania
aktywności komórkowej, mikroflora jelitowa powoduje fermentację węglowodanów i
innych substancji. Produktami końcowymi tej fermentacji są gazy i krótko
łańcuchowe kwasy tłuszczowe, głównie kwas octowy, propionowy i masłowy.
Badania wykazały, że kwas masłowy w odróżnieniu od kwasu octowego, L-glutaminu
lub D-glukozy jest chętniej poddawany przemianie materii przez komórki błony
śluzowej jelita i transportowany. Stosunek krótkołańcuchowych kwasów
tłuszczowych u pacjentów z rakiem jelita i polipami, w porównaniu do osób
zdrowych przesunięty jest na niekorzyść kwasu masłowego. Przypisywane jest mu
ochronne działanie przed powstaniem raka jelita. Jedną z możliwości
terapeutycznych mającą na celu wzrost bakteryjnej produkcji kwasu masłowego
jest podawanie pacjentom niewchłanialnych polisacharydów (inulina, skrobia,
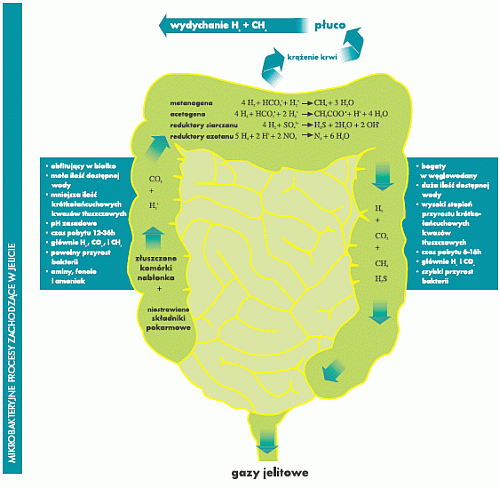
oligosacharydy. Bakterie są odpowiedzialne za tworzenie i uwalnianie gazów w
procesie fermentacji. Głównie powstają: dwutlenek węgla CO2, wodór
(H2), metan (CH4), siarkowodór (H2S) oraz
występujący w małych ilościach azot (N2). Do produkcji gazów
wykorzystywane są białka i węglowodany, natomiast nigdy tłuszcze. Gazy, których
tworzenie się uzależnione jest w głównej mierze od rodzajów bakterii, które
zasiedlają jelito oraz od spożytego pokarmu, mogą mieć znaczący wpływ na
procesy patogenne. U pacjentów z zespołem jelita drażliwego stwierdza się
występowanie podwyższonej ilości H2.
Zarówno ilość H2, jak i ilość CO2 może ulec zmniejszeniu
w trakcie procesu metanogenezy (wytwarzanie metanu, CH4) lub procesu
acetogenezy (wytwarzanie octanu, CH3COO-). W przypadku metanogenezy
objętość gazu może zostać zmniejszona do 1/5, a w
przypadku acetogenezy do zera. Proces acetogenezy nie ma szkodliwego wpływu na
organizm ludzki, natomiast przy zwiększonej metanogenezie stwierdza się
osłabienie perystaltyki jelitowej. H2 może zostać przekształcone
przez reduktor siarczanu do siarkowodoru (H2S). H2S ma
toksyczne działanie na komórki nabłonka jelita, wywołuje Colitis ulcerosa i
inne zapalne choroby jelit. Dieta obfitująca w białko zwiększa
prawdopodobieństwo tworzenia się H2S.
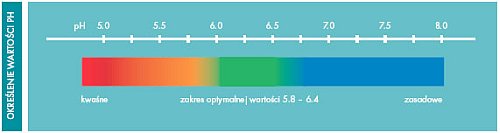
WARTOŚĆ PH KAŁU
Wyniki pomiaru kwasowości (pH) wskazują na zachodzące w jelicie procesy
enzymatyczne. Wiele powyżej przedstawionych procesów uzależnionych jest od
wartości pH. Proteoliza peptydów i aminokwasów zachodzi w środowisku zasadowym.
"Korzystny" proces acetogenezy zachodzi w środowisku kwaśnym,
ponieważ nie wytwarza się tutaj żaden gaz. Natomiast proces redukcji siarczanu,
podczas którego dochodzi do wytworzenia się H2S, jak również
proces metanogenezy, w którym dochodzi do wytworzenia się CH4
przebiegają korzystniej przy neutralnym pH. Zakłada się, że około 25% kwasu
octowego wytwarzane jest podczas procesów acetogenezy. Wyprodukowany kwas
octowy pokrywa do 10% całego zapotrzebowania organizmu w energię, wobec czego w
tym przypadku jak najbardziej można mówić o bakteryjnej symbiozie.
|